Периостит: симптоматика, формы, как проводится лечение
Периостит — это воспаление надкостницы, которое без должного лечения способно проникнуть в более глубокие слои ткани, поразить кость. Поэтому необходимо при постановке такого диагноза незамедлительно принимать меры. Сам воспалительный процесс локализуется под надкостницей альвеолярного отростка.
Бывает инфекционным и асептическим по своей природе, чаще всего — острым, но в 5% без соответствующей медицинской помощи может принимать хроническую форму. Заболевание способно поразить обе челюсти, как верхнюю, так и нижнюю.
Периостит чаще в народе называют «флюсом» и связывают его с гнойными выделениями. В действительности у этой болезни много видов, развитие патологического процесса может сопровождаться различными симптомами. Далеко не всегда на первых этапах наблюдается выраженная боль.
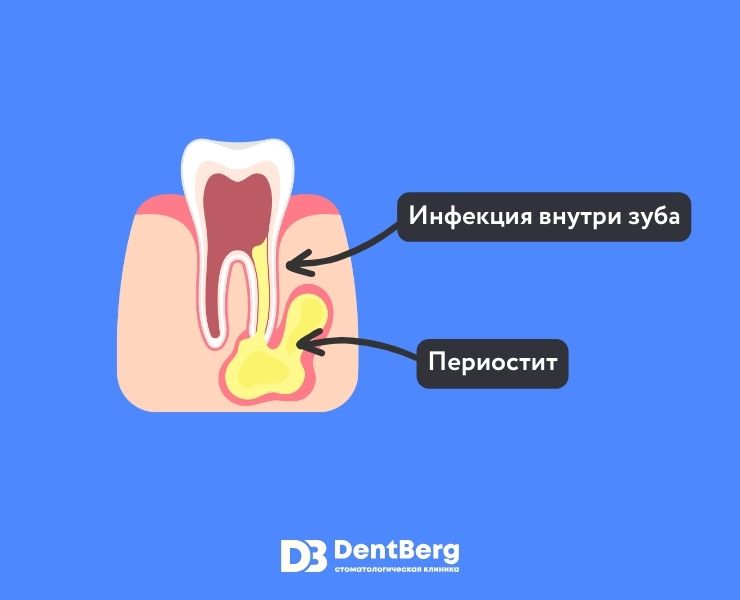
Однако от этого поражение соединительной ткани не становится менее опасным. Часто люди без специальной подготовки не понимают всех рисков. Поражение периоста может охватить и челюстную кость, начать угрожать зубу, вызвать абсцесс. Поэтому необходимо тщательное лечение в клинических условиях, которое поможет избежать дальнейших осложнений. Опытные стоматологи из центра DentBerg готовы оказать профессиональную помощь.
Что нужно знать?
Периостит — это одно из самых потенциально опасных заболеваний полости рта, с которым сталкивается большинство людей. Врачи сегодня выделяют несколько основных видов флюса в зависимости от причины возникновения заболевания. Это также влияет на характер течения и лечения:
- Самой распространённой формой является одонтогенный периостит, который образуется вследствие прогрессирующего воспалительного процесса в полости рта и зубных каналах, а затем распространяющегося в надкостницу.
- Аллергическая форма — это самый редкий подвид. Обычно образуется как реакция организма на неудачную имплантацию. Иногда так мягкие ткани откликаются просто на попадание инородного тела, которое является аллергеном.
- Лимфогенный и гематогенный подвиды — это разновидности заболевания, которые связаны с попаданием инфекции в лимфу или в кровь соответственно.
- Травматическая форма возникает при повреждении челюсти или других видах травм, затрагивающих соединительнотканные ткани.
Подобная классификация имеет далеко не только теоретическое значение. Причина заболевания и характер распространения патологии влияет на то, в какой области будет локализоваться воспалительный процесс, с какими симптомами станет проходить заболевание, насколько серьёзно окажутся затронуты окружающие очаг ткани. Например, в некоторых случаях отёк покрывает преимущественно только десну, в других он может затронуть и мышцы. Именно поэтому качественная диагностика имеет очень большое значение.
Проконсультируем бесплатно!
Введите ваш номер и отправьте заявку. Мы перезвоним:)
Симптоматика
Опытный стоматолог ставит диагноз после проведения обследования. Однако рядовому обывателю не нужно обязательно знать, как правильно называется патология, чтобы заподозрить наличие у себя болезненного состояния и обратиться к врачу. Особое внимание нужно обращать на следующие симптомы:
- Увеличение болевых ощущений в ночное время в связи с усилением отёка тканей.
- Припухлость в области поражения за счет воспалительных процессов.
- Покраснение слизистой в области поражения.
- Повышение температуры тела и местная гипертермия в очаге воспаления.
- Болезненная подвижность моляра, вызванная отеком периодонта.
- Увеличение лимфоузлов вследствие распространения инфекции.
- Симптомы интоксикации — слабость, тошнота, разбитость.
- Боль при надавливании.
Воспалительный процесс в десне может активно развиваться, что проявляется усилением и возникновением новых симптомов. Отёк и покраснение захватывают ближайшие области: разные части лица, переходить на висок. Болезненные ощущения приобретают пульсирующий характер, что говорит об образовании гноя в ротовой полости или надкостнице. Если процесс не остановить своевременным лечением, можно получить осложнения: общий абсцесс, распространение воспаления, поражение костной ткани. .
Как происходит диагностика?
Заболевание не перестанет развиваться само по себе. Необходима качественная медицинская помощь, своевременное лечение дёсен и других тканей. Но для этого врач должен представлять, с чем имеет дело. Поэтому качественная диагностика имеет огромное значение.
Стоит отметить, что у периостита — характерная симптоматика, которая позволяет установить диагноз уже на этапе осмотра и оценки жалоб пациента. Для подтверждения сделанного вывода и конкретизации особенностей течения процесса врач может назначить дополнительное обследование:
- анализ крови для выявления биохимических маркеров процесса воспаления;
- ортопантомограмму с целью оценки состояния костной ткани;
- точечный рентгеновский снимок, позволяющий прицельно рассмотреть конкретный участок;
- такие информативные методы как КТ или МРТ для грамотной диагностики. Они дают объёмное изображение и помогают рассмотреть состояние участков, которые обычно скрыты.
Для подтверждения диагноза на первом этапе проводится дифференциальная диагностика периостита с другими заболеваниями, которые могут давать схожую клиническую картину. На основании анализа анамнеза, жалоб, данных объективного осмотра и лабораторных исследований исключаются остеомиелит — острое инфекционное воспаление костной ткани, лимфаденит — заболевания лимфатических узлов и другие патологии в данной области.
Классификация периостита
Для начала лечения необходимо определиться с тем, о чём идёт речь. Классификация патологии влияет непосредственно на методы лечения, которые можно применять. Поэтому врачи всегда обращают внимание на характерные признаки конкретного заболевания.
Периостит классифицируют в зависимости от площади поражённой ткани:
Очаговый периостит
Выделяют очаговый периостит, при котором воспаление ограничено участком вокруг одного-нескольких зубов с отчётливыми границами патологии. Такой «контур» видно невооружённым взглядом. Обычно даже сам пациент распознаёт заболевание.
Диффузный периостит
Диффузный периостит — это разновидность заболевания, при которой воспалительный процесс распространяется на практически всю надкостницу.
Второй вид отличается самыми яркими симптомами. Это высокая лихорадка, заметное общее недомогание, признаки интоксикации вследствие значительной площади вовлечения ткани в воспалительный процесс.
Вопрос локализации
Заболевание делят на виды по месту локализации. По статистике, в более половине случаев данное заболевание чаще затрагивает нижнюю челюсть. Это связано с тем, что так микроорганизмам легче распространяться. При этом патология на нижней челюсти будет протекать гораздо тяжелее.
Поэтому при желании, чтобы терапия оказалась достаточно простой, при выявлении периостита нижней челюсти нельзя затягивать с обращением к врачу. Эта рекомендация актуальна для всех видов заболевания. Но в данном случае она имеет особое значение.
Острая форма и хроническая
Как и многие другие виды заболеваний, периостит сначала проявляется в острой форме. Однако если своевременно не начать лечение, острая форма перетекает в хроническую. Происходит это быстро, буквально за 1 день. Выделяют серозную и гнойную формы. В первом случае состояние пациента будет удовлетворительным, выделяется только небольшое количество экссудата. При гнойной форме возникает общая сильная слабость, головокружение, тошнота. Состояние пациента стремительно ухудшается.
Хронический периостит развивается в 5% ситуаций на фоне недолеченного острого. У него есть 2 варианта течения:
- простая форма. В этом случае образуется молодая ткань на поверхности кости. Данный процесс можно обратить вспять при своевременном визите к врачу и грамотном вмешательстве;
- сложная — с патологическом утолщением костной ткани. В этом случае деформация челюсти становится заметной. Она может мешать человеку нормально разговаривать, принимать пищу, даже просто широко открывать рот без боли.
Как проводится лечение
Правильное и своевременное лечение периостита помогает ускорить терапию, заметно облегчить состояние пациента. Только вовремя начатое адекватное лечение позволяет остановить дальнейшее развитие воспалительного процесса и избежать вероятных осложнений.
Игнорирование состояния угрожает его усугублением, возможным переходом из острой фазы в хроническую. В результате могут развиваться разные осложнения: воспаление костной ткани, деформация челюсти, увеличения площади поражённых тканей. В тяжелых случаях не исключается даже развитие системных осложнений: может пойти абсцесс, интоксикация всего организма.
Стоматологи обращают внимание на то, насколько важно грамотно и своевременно получить медицинскую помощь. В частности, эффективность терапии в данном случае напрямую связана со стадией, на которой начато лечения. Когда заболевание ещё не успело серьёзно развиться, ещё не начался гнойный процесс, можно просто вскрыть канал, промыть его и удалить жидкость.
Однако когда начинается гнойная форма патологии, требуется более серьёзное хирургическое вмешательство. Без рассечения надкостницы в такой ситуации уже не обойтись. Вмешательство проводится под местным обезболиванием. Гнойник вскрывают, обрабатывают всё обеззараживающими препаратами. При необходимости хирург может даже удалить ткани, которые подвёрглись деформации.
Если затянуть с обращением к стоматологам, а также если флюс образовался как осложнение от кариеса на поздней стадии, зуб разрушен, может потребоваться его удаление. Такой моляр может уже не выдерживать функциональную нагрузку, но вместе с тем являться источником распространения инфекци. Благодаря удалению зуба уменьшается количество патогенных организмов, отток гноя ускоряется. В результате общее состояние пациента значительно облегчается.
В некоторых случаях врачи находят способ сохранить зуб. Однако в такой ситуации показано лечение каналов, причём нужен специалист высокой квалификации, который точно сможет всё вычистить, чтобы не дать воспалительному процессу через какое-то время снова активизироваться. Дальше пациенту ставят временную пломбу. Под ней находится лекарство, которое нужно, чтобы убрать воспалительный процесс.
При проведении терапии по данному протоколу повторный визит к врачу для пациента должен состояться уже на следующий день или через день. Но в любом случае большой перерыв не допускается. Врач внимательно осматривает пациента, чтобы понять, в каком состоянии находится полость рта, как именно организм реагирует на принятые меры. Также обычно в качестве вспомогательных средств:
Проводится обработка ультрафиолетом при отсутствии противопоказаний. Это аппаратная терапия, которая помогает уменьшить активность патогенных микроорганизмов в ротовой полости.
Их обычно выполняют прямо в кабинете врача. Например, иногда показано теплолечение. Но проводить такую терапию можно только в том случае, когда нет никаких рисков появления новообразования, а воспалительный процесс не выражен ярко.
Врач подбирает специальные растворы, благодаря чему проводится дополнительное обеззараживание.
Это тоже аппаратные методики, которые помогают ускорить процесс регенерации тканей, облегчить общее состояние пациента.
В последние годы в стоматологии использование данного метода находит всё больше и больше сфер применений. Воспаление надкостницы такой способ тоже хорошо лечит. Лазер помогает воздействовать точечно на поражённую зону, не затрагивая соседние ткани. Благодаря этому облегчается восстановление после любого вмешательства.
В некоторых случаях данный метод тоже помогает активировать регенерацию тканей.
Стоит отметить, что к перечисленным методам лечения также добавляют назначение лекарственных препаратов. Как правило, это нестероидные противовоспалительные, хотя также некоторые врачи могут выписать антибиотики. Конкретный сценарий лечения сильно зависит от вида патогенного организма. Иногда для его определения нужно сдать дополнительный мазок, то есть врач может отправить пациента в лабораторию для обследования.
Вопрос профилактики
Периостит, как и большинство других заболеваний, легче предупредить. Поэтому врачи обращают большое внимание на вопросы профилактики. Рекомендуют стандартно следующее:
- Систематические осмотры у стоматолога. Это нужно, чтобы своевременно выявить заболевание полости рта и предупредить дальнейшее развитие.
- Регулярная профессиональная гигиена для очищения зубов от налета и предотвращения развития воспалительных процессов. Это особенно важно при неправильном прикусе или кривых зубах. Из-за наличия дефектов пациентов может быть не в состоянии достаточно тщательно всё очистить. Поэтому без гигиениста не обойтись.
- Своевременное лечение кариеса. Периостит редко развивается как самостоятельное заболевание, хотя и это возможно, например, вследствие травмы. Но обычно воспаление надкостницы — результат глубокого кариеса, который вовремя не начали лечить. В таком случае нужно просто принять надлежащие меры.
- Соблюдение правильного рациона питания без сладостей и кислот, которые могут провоцировать кариес. Сюда же можно отнести все профилактические меры, которые помогают избежать кариеса.
- Регулярные визиты к стоматологу. Как правило, даже если у вас — полностью здоровые зубы, всё равно посещать врача нужно каждые полгода.
Только комплекс мер профилактики позволяет защитить зубы и слизистую ротовой полости от развития воспалительных заболеваний, в том числе и от периостита.
Консультация специалиста, снимок и план лечения
бесплатно
Укажите свой номер телефона, мы перезвоним
и ответим на все ваши вопросы
Уход после лечения
Необходимо регулярно полоскать рот антисептическими растворами для предотвращения повторного развития инфекции. Это также помогает удалить остатки гноя и частицы патологически изменившихся тканей. Обязательно нужно дважды в день чистить зубы, даже если дёсна болят из-за повышенной чувствительности или из-за других проблем.
В период восстановления, особенно если в рамках терапии было хирургическое вмешательство, нельзя принимать пищу, которая может механически раздражать слизистую или быть аллергеном. В течение нескольких дней после операции нужно употреблять в пищу преимущественно всё мягкое. Важно соблюдать осторожность при чистке зубов, не давя слишком сильно на больной участок. Но вместе с тем не стоит допускать небрежности при уходе за собой. Если вы не понимаете, как чистить зубы, попросите у врача дать развёрнутую консультацию.